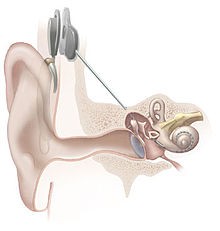
El implante coclear (IC) consiste en la colocación de un dispositivo en el oído interno mediante el cual se mejora la audición en niños y adultos portadores de sordera neurosensorial severa o profunda.
La Hipoacusia Nurosensorial Severa o Profunda (HSN S-P) como la disminución, de 70 dB – 90 dB (Severa y Profunda, respectivamente), de la capacidad auditiva y, a un daño o lesión coclear o retrococlear (nervio auditivo), uni o bilateral a la localización.
Según las causas, las pérdidas auditivas se pueden clasificar en genéticas (50%) y adquiridas (50%), y según el momento de aparición en pre – lingüísticas, y post – lingüísticas de acuerdo a si la persona tiene adquirido lenguaje en el momento de que ocurre la perdida de la audición.
En todos los casos el tiempo de evolución de la hipoacusia debe ser el menor posible ya que además de las repercusiones audiológicas, la HNS S-P produce alteraciones anatomo-funcionales a nivel de toda la vía auditiva.
El IC constituye un tratamiento de alta complejidad para pacientes seleccionados con hipoacusia neurosensorial severa o profunda en los que no hay otra alternativa terapéutica.
La cobertura que otorga el Fondo Nacional de Recursos para el IC comprende:
- Dispositivo interno y procesador externo.
- Procedimiento quirúrgico.
- Recambio de procesador externo hasta los 21 años ante roturas que no tienen reparación.
- Calibraciones durante el 1º año post implante y pilas de los pacientes incluidos en la cobertura y seguimiento por parte de LTS-FNR.
- Calibraciones fuera de la pauta en caso de roturas y/o desconexión de cables de los pacientes en seguimiento por parte de LTR-FNR.
- Pilas o baterías recargables (hasta una por año) hasta los 18 años de edad de los pacientes cubiertos y en seguimiento por LTS-FNR.
- Cables- antena hasta los 18 años de edad de los pacientes cubiertos y en seguimiento por LTS-FNR (hasta una cada dos años).
- Reparación del dispositivo externo por rotura cuando este fuera de garantía en pacientes en seguimiento por las LTS-FNR, o incompatibilidades (por discontinuidad de los dispositivos), sin límite de edad.
- Rehabilitación post-implante de los implantes realizados en niños hasta los 14 años de edad.
El IC busca una recuperación de la audición para permitir el desarrollo de la oralidad como forma principal de comunicación y una mejor inserción en la sociedad.
La decisión voluntaria de no usar el dispositivo externo puede considerarse como un fracaso del IC.
Se recomienda realizar una evaluación multidisciplinaria del paciente completa y objetiva en las áreas: médica (otología, neurología y pediatría), radiológica, audiológica, del lenguaje, psicológica y pedagógica como mínimo y en otras áreas cuando se considere necesario.
El área de Trabajo Social del FNR realizará la evaluación social de las solicitudes de cobertura de actos posteriores al implante coclear (insumos, reparación o recambio).
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa: