Para el Tratamiento del Cáncer de Ovario el Fondo Nacional de Recursos financia: Olaparib.
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa:
Es la página por defecto, solo tiene un título.
Se utiliza para los items del menú y para uso en general
Para el Tratamiento del Cáncer de Ovario el Fondo Nacional de Recursos financia: Olaparib.
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa:
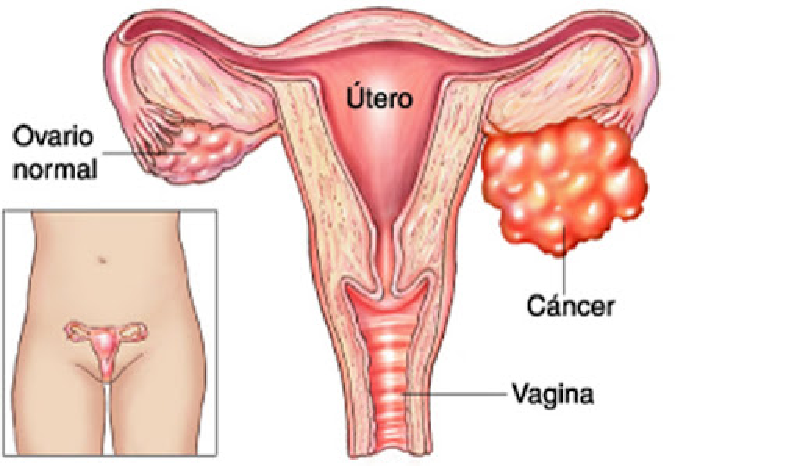
En Uruguay, el cáncer de ovario es uno de los diez tipos de cáncer más comunes y es la sexta causa de muerte por cáncer en mujeres. Entre 2016 y 2020, se diagnosticaron alrededor de 212 nuevos casos cada año, y aproximadamente 146 mujeres fallecieron anualmente debido a esta enfermedad.
La mayoría de los cánceres de ovario (alrededor del 80%) se detectan en etapas avanzadas, lo que dificulta su tratamiento. Hay tres tipos principales de cáncer de ovario:
Dentro del cáncer epitelial, existen cinco subtipos según el tipo de célula predominante: serosos, mucinosos, endometrioides, de células claras y transicionales. Cada uno tiene características genéticas y moleculares diferentes.
La presencia de mutaciones en los genes BRCA1 y BRCA2 puede hacer que algunas mujeres respondan mejor a los tratamientos.
El tratamiento estándar para el cáncer de ovario avanzado implica una cirugía para eliminar la mayor cantidad posible de tumor, seguida de quimioterapia con medicamentos como el platino y el taxano. Aunque muchos cánceres de ovario responden bien a este tratamiento, la mayoría de las mujeres diagnosticadas en etapas avanzadas experimentarán una recaída.
La respuesta al tratamiento de quimioterapia con platinos es muy importante para determinar el pronóstico y las futuras opciones de tratamiento. Según la respuesta, se clasifican en tres categorías:
Las terapias de mantenimiento ayudan a reducir las recaídas y a mejorar la calidad de vida de las pacientes. Una de estas terapias incluye los inhibidores de la enzima PARP, como el Olaparib. Este medicamento se toma por vía oral y actúa destruyendo las células tumorales que tienen mutaciones en los genes BRCA1 y BRCA2. El Olaparib ha demostrado mejorar la supervivencia sin progresión de la enfermedad en mujeres con cáncer de ovario avanzado, especialmente en aquellas que son sensibles a la quimioterapia con platinos, ya sea en el primer tratamiento o en caso de recaída.
Fuente: Normativa de cobertura
Normativa para Tratamiento del Cáncer de Cuello Uterino
Formulario de Inicio de Trámite en el FNR
Formulario de Solicitud de Tratamiento del Cáncer de Cuello Uterino- INICIO (se ingresa por Portal)
Formulario de Solicitud de Tratamiento del Cáncer de Cuello Uterino- DOSIS (se ingresa por Portal)
Consentimiento para el Uso de Datos Personales
ATENCIÓN: A partir del inicio de este Tratamiento, las solicitudes de cobertura financiera podrán ingresarse únicamente por el Prestador, mediante nuestro sistema informático. No tiene validez el envío de trámites en papel o por correo electrónico. Por dudas o consultas sobre este trámite, comunicarse a atencionalusuario@fnr.gub.uy
Normativa para Tratamiento del Cáncer de Ovario
Formulario de Inicio de Trámite en el FNR
Formulario de Solicitud de Tratamiento del Cáncer de Ovario- INICIO (se ingresa por Portal)
Formulario de Solicitud de Tratamiento del Cáncer de Ovario- DOSIS (se ingresa por Portal)
Consentimiento para el Uso de Datos Personales
ATENCIÓN: A partir del inicio de este Tratamiento, las solicitudes de cobertura financiera podrán ingresarse únicamente por el Prestador, mediante nuestro sistema informático. No tiene validez el envío de trámites en papel o por correo electrónico. Por dudas o consultas sobre este trámite, comunicarse a atencionalusuario@fnr.gub.uy
Normativa para Tratamiento del Cáncer de Cabeza y Cuello
Formulario de Inicio de Trámite en el FNR
Formulario de Solicitud de Cáncer de Cabeza y Cuello- INICIO (se ingresa por Portal)
Formulario de Solicitud de Cáncer de Cabeza y Cuello- DOSIS (se ingresa por Portal)
Consentimiento para el Uso de Datos Personales
ATENCIÓN: A partir del inicio de este Tratamiento, las solicitudes de cobertura financiera podrán ingresarse únicamente por el Prestador, mediante nuestro sistema informático. No tiene validez el envío de trámites en papel o por correo electrónico. Por dudas o consultas sobre este trámite, comunicarse a atencionalusuario@fnr.gub.uy
Para el tratamiento de cáncer de cabeza y cuello metastásico o recurrente el Fondo Nacional de Recursos financia: Pembrolizumab.
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa:
El uso de Pembrolizumab puede tener efectos secundarios que varían de un paciente a otro. Algunos de los riesgos incluyen:
Cada paciente es único, por lo que es esencial consultar y discutir los riesgos y beneficios del tratamiento específicamente con el/la médico/a especialista en esta enfermedad.
Los cánceres de cabeza y cuello suelen comenzar en las células escamosas que recubren las superficies internas de la boca, la garganta y la laringe. También pueden originarse, aunque con menos frecuencia, en las glándulas salivales, los senos paranasales y los músculos o nervios de la cabeza y el cuello.
Estas células forman la capa externa de la piel y también recubren el interior de la nariz, la boca y la garganta.
Los tipos de cáncer que comienzan en las células escamosas se denominan carcinomas de células escamosas. Si bien son la gran mayoría, no son exclusivos dado hay carcinomas de cabeza y cuello que comienzan en otro tipo de células, pero estos son menos comunes.
Estos cánceres no incluyen los que afectan el cerebro, los ojos, el esófago, la tiroides o la piel de la cabeza y el cuello.
El consumo de alcohol y tabaco (incluida la exposición pasiva al humo) son los principales factores de riesgo para desarrollar cánceres de cabeza y cuello, especialmente en la cavidad oral, orofaringe, hipofaringe y laringe. Además, la infección por ciertos tipos de virus del papiloma humano (VPH) es otro factor de riesgo importante para algunos de estos cánceres. La exposición laboral a polvo de madera, metales, textiles, cerámica o ciertas sustancias industriales también puede contribuir al desarrollo de éstos. Asimismo, la exposición a la radiación y algunos trastornos genéticos subyacentes pueden ser causas adicionales.
Síntomas:
El cáncer de cabeza y cuello puede presentar diversos síntomas según la zona afectada. Entre los más comunes se encuentran:
Diagnóstico:
El diagnóstico del cáncer de cabeza y cuello se realiza a través de varios estudios, incluyendo:
Ante cualquier duda o consulta sobre esta enfermedad, sugerimos que hables con tu médico/a tratante. El/la profesional podrá brindarte información más detallada y adecuada a tu situación médica específica.
Fuente: NIH | Normativa de Cobertura.
El Fondo Nacional de Recursos otorga cobertura para la cirugía transoral con láser en el tratamiento de tumores malignos de la vía aerodigestiva superior (VADS), que incluye la orofaringe, hipofaringe, laringe y para lesiones consideradas premalignas, de acuerdo con los criterios establecidos en la normativa elaborada para este fin.
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa:
La cirugía transoral con láser es una técnica quirúrgica mínimamente invasiva que se utiliza para tratar tumores en la cavidad oral, la faringe y la laringe. Esta técnica permite que los cirujanos accedan a estas áreas sin la necesidad de hacer incisiones externas, utilizando un láser para extirpar el tejido tumoral con precisión.
Es una opción efectiva para la extirpación de tumores localizados en la cavidad oral, faringe y laringe. Durante el procedimiento, se utiliza un láser para cortar y eliminar el tejido tumoral, minimizando el daño a los tejidos circundantes y reduciendo el tiempo de recuperación.
El diagnóstico de los tumores en la cavidad oral, faringe y laringe generalmente incluye un examen físico completo, así como pruebas adicionales como:
Ante cualquier duda o consulta sobre esta enfermedad, sugerimos que se comunique con su médico/a tratante. El/la profesional podrá brindarle información más detallada y adecuada a su situación clínica.