- Información para pacientes
- ¿Qué medicamentos financiamos?
- Posibles riesgos del tratamiento
Información Cáncer de Riñón
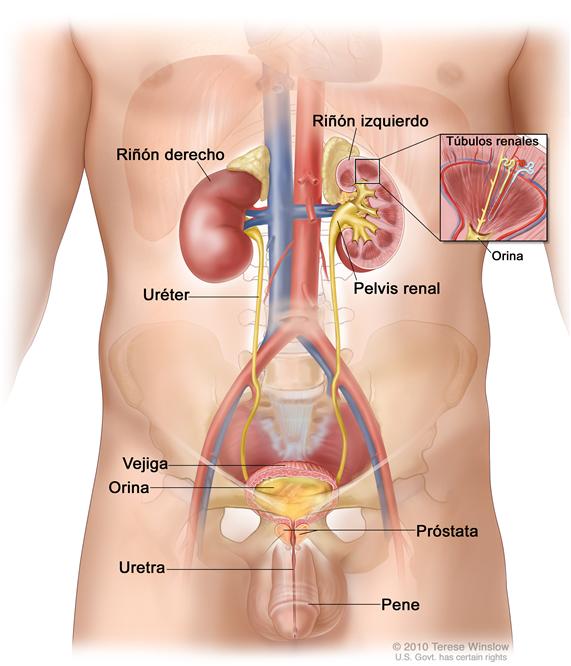
Los riñones son órganos del tamaño de un puño de la mano ubicados a cada lado de la columna, por arriba de la cintura. El cáncer de riñón se forma en la membrana que recubre los tubos diminutos que están dentro de los riñones.
Este cáncer se hace más común a medida que envejecemos. Los factores de riesgo incluyen fumar, algunas condiciones genéticas y el mal uso de analgésicos por períodos prolongados. Es probable que las personas con cáncer de riñón no tengan síntomas al principio de la enfermedad pero van apareciendo a medida que el cáncer crece. Consulte a su médico si observa :
- Sangre en la orina
- Un bulto en el abdomen
- Pérdida de peso sin razón
- Dolor en el costado que no desaparece
- Pérdida del apetito
El tratamiento depende de la edad, el estado general de salud y de cuán avanzado esté el cáncer. Podría incluir cirugía, quimioterapia o radiación, terapia biológica o dirigida. La terapia biológica estimula la capacidad del cuerpo para combatir el cáncer. La terapia dirigida es un tipo de tratamiento en el que se utilizan sustancias para identificar y atacar células cancerosas específicas sin dañar las células normales.
En Uruguay el cáncer de riñón ocupa en incidencia el 9° lugar en el hombre y el 11° en la mujer. Se diagnostican aproximadamente 375 casos nuevos por año y ocurren por esta causa un promedio de 210 muertes anuales. Aproximadamente un quinto de los casos se presenta en etapa avanzada y estos pacientes tienen indicación de tratamiento. El cáncer de riñón se encuentra entre los tumores más resistentes a las terapias sistémicas.
Fuente imagen y texto: NIH: Instituto Nacional del Cáncer
Por mayor información sobre este tratamiento consulte a su médico tratante.
Normativa de tratamiento Cáncer de Riñón Metastásico
Para el Tratamiento Sistémico del Cáncer de Riñón Metastásico el Fondo Nacional de Recursos financia: en primera línea los fármacos Sunitinib, Pazopanib, Pembrolizumab + Axitinib y Nivolumab + Ipilimumab y en segunda línea el Nivolumab.
Si desea ampliar la información sobre las indicaciones para esta cobertura, ingrese a la normativa:
Riesgos del tratamiento propuesto para el Cáncer de Riñón
Los fármacos utilizados para el tratamiento del cáncer de riñón pueden causar diversos efectos adversos. Los efectos secundarios de cada uno de ellos son los descritos a continuación:
Pazopanib:
– Más frecuentes: Diarrea, náuseas, pérdida de apetito, fatiga, hipertensión, y cambios en las funciones hepáticas (como elevación de enzimas hepáticas).
– Menos Frecuentes: Problemas graves de hígado, sangrado, problemas de coagulación, y riesgo de perforación gastrointestinal.
Sunitinib:
– Más frecuentes: Fatiga, diarrea, náuseas, pérdida de apetito, dolor abdominal, hipertensión, y cambios en las funciones hepáticas.
– Menos Frecuentes: Problemas cardíacos (como insuficiencia cardíaca), efectos en la piel (como manchas amarillas o grises), y aumento en el riesgo de sangrado.
Nivolumab
– Más frecuentes: Fatiga, erupción cutánea, prurito, diarrea, y náuseas.
– Menos Frecuentes: Reacciones autoinmunes que pueden afectar órganos como los pulmones (neumonitis), hígado (hepatitis), tiroides (hipotiroidismo o hipertiroidismo), y colon (colitis).
Ipilimumab:
– Más frecuentes: Fatiga, prurito, erupción cutánea, diarrea, y náuseas.
– Menos Frecuentes: Efectos autoinmunes severos en órganos como el hígado (hepatitis), intestinos (colitis), tiroides (hipotiroidismo o hipertiroidismo), y glándulas suprarrenales (insuficiencia suprarrenal).
Pembrolizumab:
– Más frecuentes: Fatiga, erupción cutánea, prurito, diarrea, y náuseas.
– Menos Frecuentes: Reacciones autoinmunes similares a las de nivolumab e ipilimumab, afectando el hígado, pulmones, intestinos, tiroides, y glándulas suprarrenales.
Axitinib:
– Más frecuentes: Diarrea, hipertensión, fatiga, pérdida de apetito, y alteraciones en las funciones hepáticas.
– Menos Frecuentes: Problemas cardiovasculares, Menos Frecuentes en la piel (como palidez), y problemas de sangrado.
Cada paciente es único, por lo que es esencial consultar y discutir los riesgos y beneficios del tratamiento específicamente con el/la médico/a especialista en esta enfermedad.
